犬猫の糖尿病はどんな病気?
糖尿病はご存じの通り血糖値(血液の中の糖=グルコース)が高くなる病気です。
この高血糖のためにいろいろな症状が現れてきます。
犬も猫も飲水量や尿量は減るよりも増えるほうの病気がたくさんあります。
糖尿病もその1つで、多飲多尿が特徴的な疾患です。
1日の飲水量は体重1kgあたりおおよそ50mLといわれていますが、75〜100mLを飲むようでしたら多飲の可能性があります。
また、排尿は増加すると薄い色となり、甘い匂いやベタついたりしていると尿糖が排出している可能性があります。
糖尿病に気づかずに放置してしまうと、いろいろな合併症を引き起こします。特にケトアシドーシスを合併すると元気食欲が急激に低下して、昏睡状態から死亡することがあります。
犬猫の糖尿病はどんな症状がでるの?
糖尿病のもっとも特徴的な症状は多飲多尿です。これは高血糖により利尿作用が強くなるせいで、“オシッコが出過ぎるために水を飲み過ぎる”ことになります。このため、飲水を抑制しても排尿はするので脱水を助長することになります。また、尿糖の排出から食欲はあるのに痩せてくる(削痩)のも特徴となります。さらに治療をせずに放置したり、治療の不良により、前述のケトアシドーシスを引き起こすほか、白内障、腎不全、高血圧症、高脂血症、末梢神経障害などの合併症を引き起こします。
犬猫の糖尿病はどの器官が悪くなるの?
糖尿病は膵臓という器官のβ細胞から分泌されるインスリンの分泌不良によりひきおこされる疾患です。膵臓は胃から十二指腸に付着していて、内部のほとんどは消化酵素を分泌する外分泌部が締めています。そしてその中に内分泌部のランゲルハンス島とよばれる小さな島状の塊が散在しています。このランゲルハンス島にはα細胞とβ細胞があり、グルカゴンとインスリンがそれぞれ分泌されます。
犬猫の糖尿病はどんな原因で発症するの?
糖尿病はインスリンの分泌不全により発症します。その原因は遺伝的な要因となりますが、詳細はまだ解明されていません。
この遺伝的な要因に環境、疾病、薬剤などの要因が加わると発症率が高くなります。
過食や運動不足による肥満は最も大きな環境要因となり、人では「肥満症」として疾病の1つに分類されています。疾病の要因として、犬では主に副腎皮質機能亢進症(クッシング症候群)、発情後の黄体ホルモン異常があります。猫では膵炎が最も多く、発症は少ないですが、副腎皮質機能亢進症や末端肥大症も要因となります。薬剤ではステロイド製剤やプロゲステロン製剤などのホルモン製剤が糖尿病の要因となります。
犬猫の糖尿病はどうやって診断するの?
糖尿病の症状である、多飲多尿などから血液検査、尿検査を行って診断を行います。
血液検査では血糖値を測定して正常血糖(およそ70〜140mg/dL)以上の高血糖となり、尿検査では尿糖の排出を認めます。ただし、猫ではストレスにより高血糖や尿糖の排出を認めることがあるため、この場合には糖尿病の血糖コントロールマーカーである糖化アルブミンやフルクトサミンを測定して、高値であれば持続的な高血糖を証明することになり、糖尿病と診断します。
犬猫の糖尿病の治療はどうやってするの?
糖尿病の治療は血糖値を正常血糖近くにまで抑えることになります。この血糖コントロールの正常化を維持・管理することにより症状の消失・緩和や、合併症の発症を抑えたり、進行を防ぐことができます。
血糖値の推移は概ね食事とインスリンの関係により調整することができます。しかしこれに合併症や併発症などが存在するとインスリンの効果に影響を及ぼすことがあります(これをインスリン抵抗性因子とよびます)。
以上から治療の第一歩は病態の正確な把握となり、糖尿病の病状とともに合併症・併発症の存在を各種検査により評価します。
次に、食事とインスリンの設定をおこないますが、まず食事から決定します。
これは、食事は消化管からの消化・吸収により血糖値を上昇させます。インスリンはこの上昇した血糖を血管から組織へ移行させることを目的としているホルモンであり、血糖値はその結果として低下します。このため先に食事の設定から行い、そのあと最適なインスリンを選択します。
食事療法
食事の設定で考慮するのは、内容、量(カロリー)、そして食べ方になります。
食事の内容は血糖値の上がりにくい高タンパク低炭水化物で繊維の多い食事が推奨され、“糖尿病の処方食”はこのコンセプトにより作成されています。
このほかフードの設定要因としてドライとウエットがあります。同じカロリーで比較するとドライはウエットよりも量が少なくなります。このため、短時間に消化吸収が行われ、血糖値も早期に上がりやすく下がりやすい傾向となります。
いずれにしても、偏食の傾向が強い猫やトイ・プードルなどでは、”糖尿病の処方食”を食べないようであれば、安定して食べる”いつも食べている食事”をそのまま与えることになります。
次に食事の量はカロリーを元に決定します。これは健康時の体重、あるいは目標となる体重を設定して以下の計算式より求めます。
安静時の消費カロリー(RER)=70×(目標体重) 0.75
1日の消費カロリー(MER)=0.8〜1.4×RER
先ずは目標体重から安静時の消費カロリー(RER)。つまり生きているだけで消費するカロリーを算出します。そしてこれに、運動量、体格から定数の0.8〜1.4をかけます。痩せても太ってもいない、散歩程度の運動量の場合は定数を1.0(つまりRER=MER)とします。また、削痩が強い場合には1.2〜1.4として体重の増加をめざし、目標体重となったら定数を1.0として食事を減量します。
最後の要因としては食べ方があります。犬では与えた食事を”一気に食べる”傾向があり、消化吸収は早期に上がりやすく下がりやすくなります。これに対して猫では”ダラダラと食べる”傾向があり、消化吸収は緩徐に長時間かけて上がり下がりします。
以上のように食事療法では内容、量(カロリー)、そして食べ方を決定することにより、インスリン療法においてインスリン製剤を決定することができます。
インスリン療法
インスリン製剤はほとんどがヒト用のインスリンとなります。これにはいくつかの種類があり、アルマ動物病院では9種類のインスリンを使い分けています。
インスリン製剤は大きく分けると(超)速効型、持効型、中間型、混合型の4つのグループに分けられます。
これを先程の食事療法により設定された消化吸収のパターンに合わせてインスリン製剤の種類を決定します。
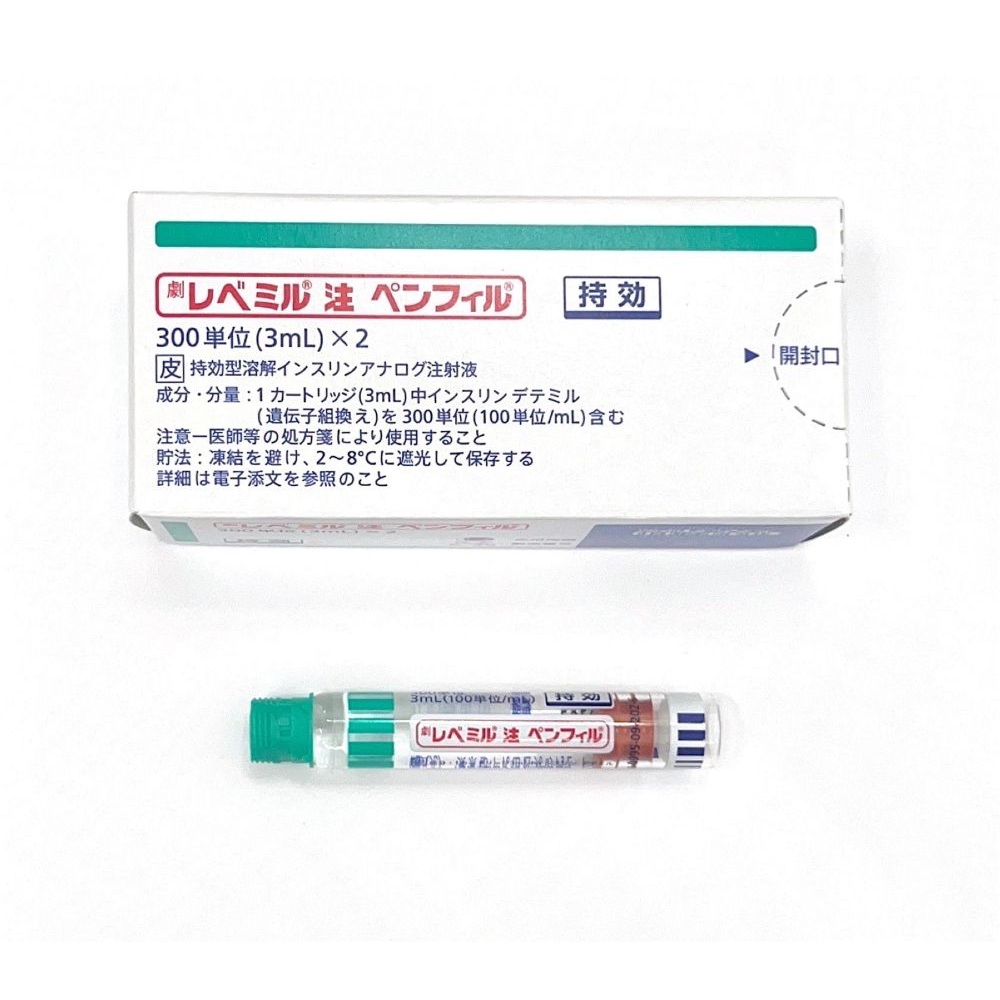
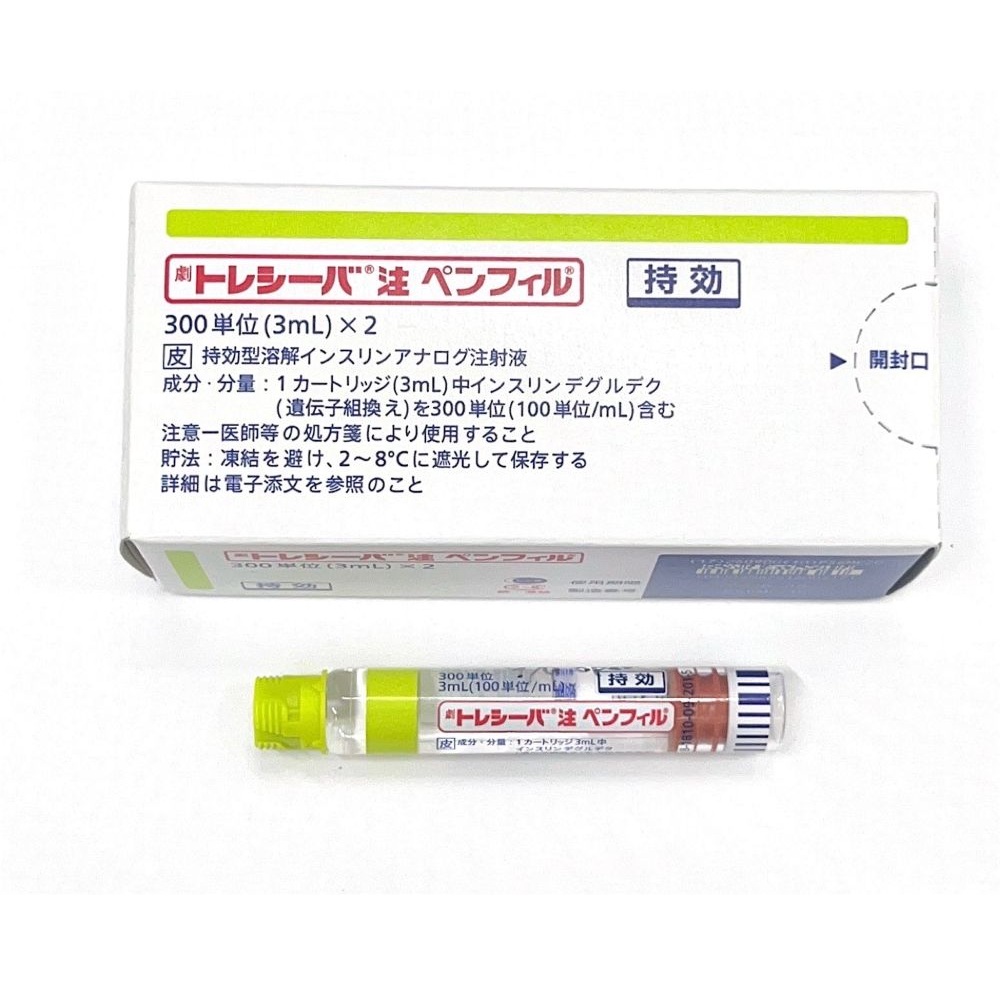
具体的に小型犬ではNPH(ノボリンN,ヒューマリンNなど)、大型犬ではデテミル(レベミル)、5kg以下の猫ではデグルデク(トレシーバ)、5kg以上の猫ではデテミル(レベミル)をそれぞれファーストチョイスとしています。
インスリン製剤は専用のシリンジやペン型の注入器を用いて投与します。インスリンはとても少量で効果が出ますので、通常の注射器を使用することはできません。また、インスリンは投与量を”単位、Unit”といい、専用シリンジやペン型の注入器の1目盛りを”1単位”とよびます。
ピークあり
| 製剤名 | 製剤特性 | 作用時間 | |
|---|---|---|---|
| 超即効型 | ノボラピッド | 10分未満で効果発現 | |
| 速効型 | ノボリンR | 静脈注射可能、DKAで使用 | 30~60分で効果発現 |
| 中間型(NPH) | ノボリンN | 犬の第一選択インスリン | 10~12時間 |
| 混合型(二相性) | ノボリン30R | 強化インスリン療法として利用 | 10~12時間 中間型より早期に効果 |
| 混合型(二相性) | ヒューマリンN | 強化インスリン療法として利用 | 10~12時間 中間型より早期に効果 |
| 混合型(二相性) | ノボラピッド30ミックス | 強化インスリン療法として利用 | 10~12時間 中間型より早期に効果 |
ピークなし
| 製剤名 | 製剤特性 | 作用時間 | |
|---|---|---|---|
| 持効型 | ランタス | 現在ほとんど使用していない | 12時間 |
| 持効型 | レベミル | 犬、猫の第二選択インスリン | 12時間 |
| 持効型 | トレシーバ | 猫の第一選択インスリン | 12時間 |
| 持効型 | プロジンク | 動物専用インスリン | 10~12時間 |




専用シリンジ


専用注入器ペン型

専用注入器用針
血糖コントロールの調整(血糖曲線の作成)
食事療法にて決定された食事は通常1日2回食として12時間毎に給餌します。そしてインスリンを食後に皮下注射により投与します。
その後1〜2時間毎に血糖値を測定して、選択したインスリンの種類が合っているかを判定します。さらに投与量を増減することにより目標血糖値の範囲に入るようにします。この作業を”血糖曲線の作成”とよびます。
血糖値は80〜180mg/dLを目標としています。この範囲に入ることにより尿糖の排出はみられなくなり、犬では白内障や腎不全などの合併症予防や進行抑制をすることができます。また猫ではインスリンの投与量が徐々に少なくなり、ついには投与の必要がなくなる”糖尿病からの離脱”をモチベーションとすることができます。
飼い主の生活にあわせた治療設計と飼い主教育
糖尿病の治療は食事の準備やインスリンの注射など、飼い主が在宅でおこなわなければならず、長期間あるいは終生継続していかなければなりません。このため、昼間に長時間の留守があるなど、飼い主の生活にあわせた食事の回数や時間、インスリン注射の時間などの治療設計や、目標となる血糖値の設定を行う必要があります。また、インスリンの注射をはじめとして飼い主にとっては慣れないことばかりのため、飼い主には動画やプリントなどを用いての説明や実習を通して、できるだけ治療に対する不安や、自己流による事故などを予防するために”飼い主教育”もしっかり行うことにより、飼い主が安心して精度の高い治療が行えるようにします。
持続血糖測定器の使用による血糖コントロール
持続血糖測定器であるアボット社のフリースタイルリブレは24時間連続した血糖値の推移を観察することができます。これはヒト用ですが犬、猫でも応用が可能であり、センサーとリーダーに分かれています。
センサー本体は500円玉よりもひとまわり大きく(直径30mm)、中心には軟性の針があって装着時に皮下へ刺入されます。センサーには8時間の血糖変動を記憶することができ、最長2週間使用可能となっています。
リーダーは専用の器機もありますが、スマートフォンにアプリケーションをダウンロードすることによりリーダーとして使用することができます。測定はリーダーをセンサーにかざす(スキャン)ことにより、現在の血糖値とともに、過去8時間の血糖推移がグラフで表示されます。また、1分毎に自動的に連続測定して送信する(スキャンする必要がない)、フリースタイルリブレ2もあります。
この器機を使用する利点としては以下の2つが挙げられます。
1)24時間連続した血糖推移を観察することができる。
今まで観察することが出来なかった夜間の血糖変動が可視化されて、より正確な血糖コントロールが可能となります。
2)入院することなく自宅で血糖曲線の作成(インスリン調整)を行うことができる。
自宅で血糖の推移を観察できることにより、入院による精神的なストレスから開放されるとともに、”ストレス”という血糖上昇要因からも開放されるため、より精度と再現性の高い血糖曲線を作成することができます。
これらからアルマ動物病院では血糖曲線の作成には全症例フリースタイルリブレを使用しています。







スマートフォンアプリケーション LibreLink

血糖コントロールの維持管理
“血糖曲線の作成”により良好で再現性の高い血糖推移が得られたら、フリースタイルリブレを”卒業”していただきます。その後は血糖コントロールマーカーを使用した、血糖コントロールの維持管理を行います。
血糖コントロールマーカーには以下のものがあります。
血糖値
測定時点での血糖値となります。ヒト用も含めてベッドサイド用の血糖測定器があり、耳やパッドなどから少量の血液を採取して測定します。器機にもよりますが、信頼性は比較的高いものとなります。

飲水量・尿量
血糖コントロールの良化にともないもっとも鋭敏に変化し、飲水量・尿量ともに減少します。
尿糖
血糖値が持続的に180〜200mg/dLを持続的に超えてくると尿糖が排出されます(猫では300mg/dLといわれていますが、私見では犬と同様と考えています)。ヒト用の尿糖試験紙を使用して測定します。いろいろな会社から発売されていますが、測定値は会社間で異なることがあるため、注意が必要となります。


糖化アルブミン・フルクトサミン
身体の中では糖と蛋白はゆっくりと結合するという特徴があり、持続的な高血糖ではこの反応が進行していろいろな合併症の原因になると言われています。血液中の蛋白(アルブミン)の結合物である糖化アルブミンやフルクトサミンは、この性質を利用した血糖値のコントロールマーカーとして使用されます。特徴としては両項目ともに採血時の血糖値の高低には影響を受けず、過去1〜3週間の平均血糖値を反映します。
体重
血糖コントロールの持続的な良化あるいは不良は、体重の増減に反映されます。
つまり、糖尿病発症にともない体重は減少しますが、治療を行い血糖値が安定することにより体重は増加して、体調や毛艶も回復してきます。
これらの血糖コントロールマーカーを駆使することによって、いろいろな角度から短期から長期の糖尿病治療の評価を行うことができます。
アルマ動物病院では1ヶ月から2ヶ月に一度の通院で、糖尿病の血糖コントロールができ、安定した生活を送れることを目指しています。